W ostatnich latach niedoczynność tarczycy jest diagnozowana coraz częściej. 80% osób chorych na niedoczynność tarczycy choruje również na autoimmunologiczne zapalenie tarczycy Hashimoto. Przy tej chorobie możemy mieć zarówno niedoczynność jak i przejściową nadczynność.
Hashimoto jest chorobą autoimmunologiczną, co oznacza, że nasz organizm produkuje przeciwciała atakujące własne komórki, w tym przypadku tarczycy. Układ odpornościowy zaczyna nieprawidłowo działać. W normalnych warunkach organizm powinien produkować przeciwciała przeciw patogenom, obcym ciałom, chroniąc się przed zakażeniami, w tym wypadku atakuje swoje komórki. Hashimoto jest chorobą ogólnoustrojową, która destabilizuje działanie całego organizmu. Trzeba zrozumieć, że tutaj problemem nie jest sama tarczyca, a układ immunologiczny – i w tym kierunku powinno być skierowane leczenie.
Aby wspomóc leczenie, musimy wspomóc nasz układ immunologiczny, bardzo ważna w tym jest zmiana diety. 80% komórek odpornościowych znajduje się w jelitach, i to one regulują odpowiedź immunologiczną. Problem pojawia się, kiedy funkcja ochronna jelit zostaje zaburzona. Bariera jelitowa staje się przepuszczalna, pojawia się tzw. syndrom nieszczelnego jelita. Do układu krwionośnego zaczynają się przedostawać duże białka z pożywienia, bakterie, czy wirusy, a organizm zaczyna produkować przeciwko nim przeciwciała. Nieszczelne jelito odgrywa ważną rolę w rozwoju chorób autoimmunologicznych, w tym Hashimoto. Im dłużej spożywamy produkty, które pobudzają produkcję przeciwciał, tym bardziej nieszczelne staje się jelito, tym większy robi się stan zapalny i tym gorzej się czujemy. Bez zdrowego jelita, bez sprawnie działającego układu immunologicznego nie będzie zdrowej tarczycy. Aby wspomóc działanie układu immunologicznego przede wszystkim należy najpierw odbudować nieszczelną barierę jelitową. Tylko jak? Na co zwrócić uwagę?
PSZENICA/GLUTEN
Pierwszym krokiem wspomagającym układ immunologiczny jest 100% rezygnacja z pszenicy. Białka pszenicy (gluten) powodują bardzo silne pobudzenie układu immunologicznego (gluten zawarty w pszenicy oddziałuje znacznie silniej, niż ten zawarty w innych zbożach). Badania pokazują, że pszenica powoduje zwiększony poziom białka o nazwie zonulina – odpowiedzialnego za regulację przepuszczalności połączeń pomiędzy komórkami nabłonka jelita. W przypadku wzrostu poziomu zonuliny dochodzi do rozluźnienia struktury jelita, skutkuje to „przeciekającym jelitem”.
Często niestety sama rezygnacja z pszenicy nie wystarcza i wówczas należy zrezygnować ze wszystkich zbóż glutenowych.
PRODUKTY MLECZNE
Bardzo często występują nietolerancje białek mleka – organizm odczytuje te białka jako obce i wytwarza przeciwko nim przeciwciała. Dodatkowo kazeina wykazuje działanie ośluzowujące układ pokarmowy, co może spowodować zmniejszenie wchłaniania substancji odżywczych.
SOJA
Należy ją mocno ograniczyć w diecie. Zawiera dużą ilość izoflawonów , które są inhibitorami peroksydazy tarczycowej (blokują aktywność TPO). Można spożyć max. 30mg izoflawonów dziennie (np. mąka sojowa 100g zawiera 150mg izoflawonów, ziarna soi – 130mg, tofu - 30mg).
INDYWIDUALNA ELIMINACJA
Niektóre osoby chore na Hashimoto, które zrezygnowały z glutenu mogą odczuwać jedynie słabą poprawę. Myślą, że problemy z koncentracją, bóle głowy, stawów, problemy jelitowe, zatrzymywanie się wody w organizmie są częścią życia. Ale niestety produktów, które mogą wywołać reakcje autoimmunologiczną jest więcej. Oprócz pszenicy/glutenu częstym problemem są: wszelkie zboża, ziarna, warzywa strączkowe (lektyny), orzechy, jaja, warzywa psiankowate (papryka, pomidory, ziemniaki, bakłażan), sztuczne słodziki.
WARZYWA „WOLOTWÓRCZE”
Jeden z największych mitów przy chorobach tarczycy. Warzywa wolotwórcze (brokuły, kapusta, kalafior, brukselka i inne), blokują wchłanianie jodu, przez co nie może on być wykorzystany przy produkcji hormonów tarczycy. Stanowiły one problem w czasach, gdy sól nie była jodowana, a dostęp do ryb był ograniczony. W dzisiejszych czasach aby uzyskać negatywne działanie tychże warzyw należałoby ich jeść tak wielkie ilości, że nikt z nas nie byłby w stanie. Dodatkowo warzywa te poddane obróbce termicznej przestają mieć działanie wolotwórcze.
KISZONKI
Bakterie jelitowe odgrywają kluczową rolę w utrzymywaniu bariery jelitowej. Należy spożywać dużo produktów bogatych w probiotyki (kiszonki).
UTRZYMANIE STAŁEGO POZIOMU CUKRU WE KRWI
Dobry stan jelit jest zależny od stałego poziomu cukru we krwi. Zbyt wysoki poziom cukru powoduje zwiększony stan stresu dla organizmu, a to może powodować permanentny stan zapalny. Dodatkowo w chorobach autoimmunologicznych częściej występuje cukrzyca i insulinooporność. Dlatego dieta powinna bazować na produktach, które nie powodują zbyt dużego podwyższania się poziomu cukru we krwi.
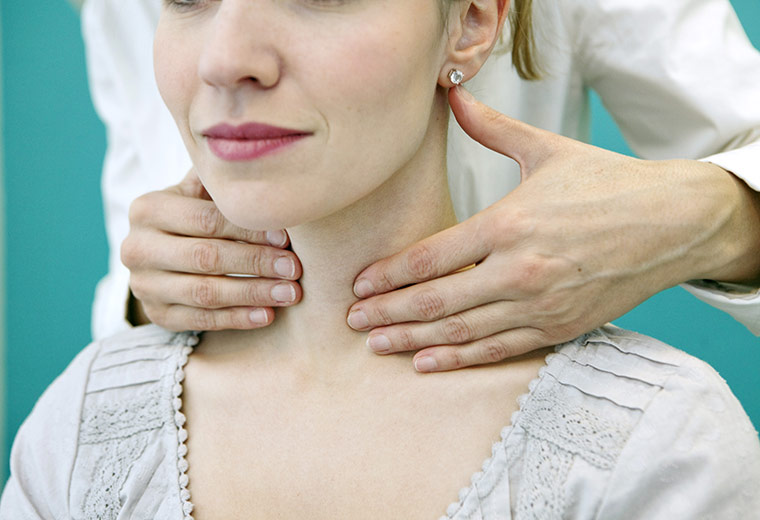
JOD – przyjaciel, czy wróg?
Do produkcji hormonów tarczycy niezbędny jest jod, ale z drugiej strony – zbyt duża podaż jodu (w szczególności z suplementów) redukuje aktywność enzymu – peroksydazy tarczycowej (TPO), potrzebnego do właściwej produkcji hormonów tarczycy. Zarówno niedobór jodu, jak i nadmiar jest groźny. Ale jest na to rada. Okazuje się, że selen redukuje toksyczne działanie jodu. Selen jest również niezbędny do konwersji T3 z T4. Aby być pewnym, czy nie mamy niedoborów jodu lub selenu, warto zrobić badania.
OMEGA 3
Powinniśmy spożywać zarówno kwasy Omega 3 (głównie ryby, len, orzechy włoskie), jak i kwasy Omega 6 (ziarna, zboża, orzechy). Ich stosunek w naszej diecie powinien być ok 1:3. Natomiast, jak badania pokazują, w zwyczajowej diecie Polaka stosunek tych kwasów jest 1:30-40. Zbyt duża ilość Omega 6 w diecie działa prozapalnie. Należy zwiększyć ilość Omega 3 w diecie, lub dodać suplementację.
Witamina D3
Witamina D3 odgrywa ogromną rolę w „wyciszaniu” procesów autoimmunologicznych, bierze ona udział w tysiącach procesów w naszym organizmie. Należy sprawdzić jej poziom we krwi. W naszej szerokości geograficznej, gdzie nie mamy wystarczającej ilości dni słonecznych większość ludzi ma duże niedobory tej witaminy. Wystarczającą ilość tej witaminy wytwarzamy w skórze jedynie w okresie wiosenno-letnim w godzinach 10-14, kiedy mamy odsłonięte min. ręce, nogi i twarz, nie posmarowane filtrem. W inne dni należy ją suplementować
To są pierwsze kroki jakie można zrobić chorując na Hashimoto. Często dobrze dobrana terapia zmniejsza ilość przeciwciał, co skutkuje polepszeniem samopoczucia (nie zawsze, niektóre osoby przy wysokich przeciwciałach dobrze się czują). Do tej choroby należy podejść holistycznie. Nie wystarczy przyjmowanie leków, trzeba zadbać o funkcjonowanie całego organizmu.
Pozdrawiam serdecznie,
.



kayleigh pornstar
13.03.2024Forget Kayleigh Porn Star: 10 Reasons Why You Don't Need It
kayleigh pornstar