Transplantacje - czego o nich nie wiesz?
Człowiek z niewydolnym narządem skazany jest na cierpienie, przewlekłe choroby, niedomaganie, czy też w konsekwencji śmierć. Jednak współczesna medycyna daje mu szansę na poprawę zdrowia i życie w komforcie. Można bowiem zastąpić organ niezdolny do właściwego funkcjonowania innym, w pełni sprawnym. Dokonuje się tego podczas operacji przeszczepiania. Dziedziną, która się tym zajmuje jest transplantologia. Narządy i tkanki przeszczepia się w części, jak też i w całości. Organy mogą pochodzić od innych osób, czyli tzw. dawców. Jednak tkanki np. skóry można także przeszczepiać z jednego obszaru ciała na inny tego samego osobnika.
Nazwa transplantologia pochodzi od połączenia łacińskich słów: trans, co oznacza ,,poza czymś" i plantare, czyli ,,sadzić".
W przeszczepie chodzi o to, aby poprzez umieszczenie w ciele danej osoby zdrowego i sprawnie działającego organu, uzyskać prawidłowe funkcjonowanie organizmu. Kluczową sprawą jest tu znalezienie odpowiedniego dawcy. Pomiędzy nim, a biorcą musi występować jak najmniej różnic po to, żeby organizm przyjął przeszczep. Dlatego oczekiwanie na dokonanie transplantacji może czasami trwać dość długo. W Polsce liczba osób, które potrzebują zdrowych organów wynosi ok. 1,5 tysiąca w ciągu jednego miesiąca. 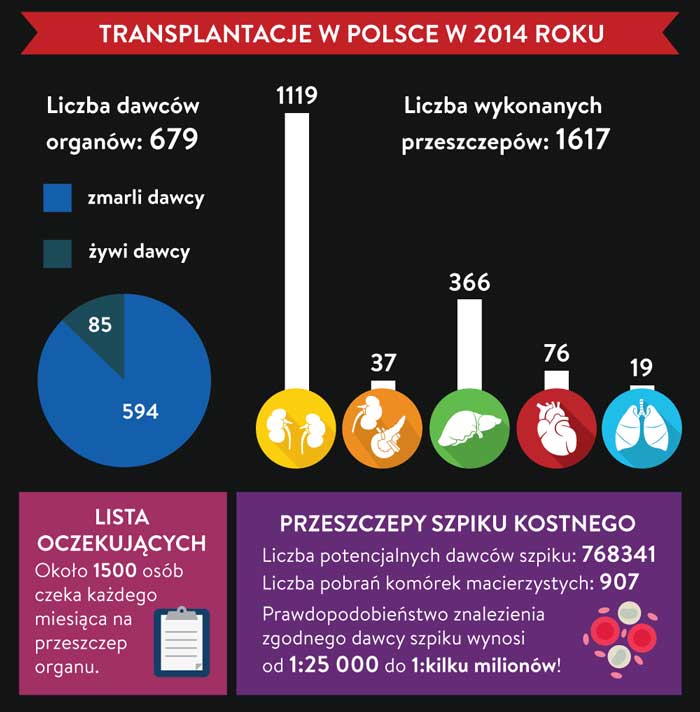
Rodzaje transplantacji
Przeszczep allogeniczny
Przeszczep odbywa się pomiędzy osobnikami, które należą do tego samego gatunku, ale są różne genetycznie. Dawcami są osoby o podobnych genotypach. Tak więc szuka się ich wśród najbliższej rodziny. Bliskie pokrewieństwo daje bowiem nadzieję na, to że przeszczep zostanie przyjęty przez organizm biorcy.
Przeszczep autogeniczny
Transplantologia pozwala na to, aby dany człowiek sam był dla siebie dawcą niektórych tkanek, czy też narządów. Ważną kwestia jest to, że taki przeszczep na pewno się przyjmie. Tego typu operacje stosuje się np. w wyniku rozległych i widocznych oparzeń skóry. W takiej sytuacji można pobrać tkankę z jednego miejsca na ciele i przeszczepić ją w inne. Przeszczep autogeniczny określany jest też jako autologiczny.
Przeszczep izogeniczny
Jest to kolejny po wymienionym wyżej przeszczep, który daje pełną gwarancję przyjęcia. W tym przypadku dawcą narządu jest osobnik identyczny genetycznie. Wśród ludzi taka sytuacja ma miejsce tylko wtedy, gdy dawcami i biorcami są jednojajowe bliźnięta. Przeszczep izogeniczny nosi również nazwę syngenicznego.
Przeszczep ksenogeniczny
Czas oczekiwania na transplantację może być zbyt długi, żeby uratować życie pacjenta. Dlatego wyjściem z takiej sytuacji jest pobranie narządów od osobnika innego gatunku. Chodzi tu po prostu o to, że np. człowiekowi wszczepia się organ jakiegoś zwierzęcia. Bardzo rzadko jest on przyjmowany przez biorcę. Po prostu różnice genetyczne są tak duże, że w większości przypadków po ksenotransplantacji następuje odrzucenie.
Najczęściej przeszczepiane narządy i tkanki
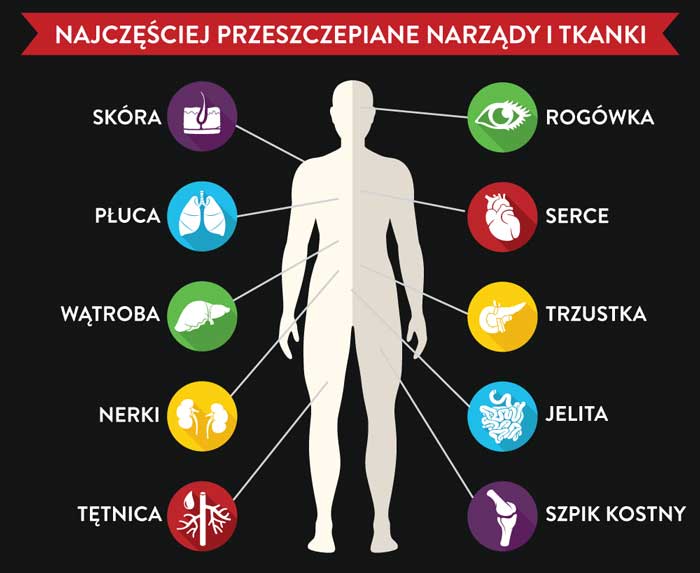
Skóra
Przeszczepu skóry wykonuje się w przypadku jej uszkodzenia. Może to być w wyniku przerwania, dużego rozerwania, a także przy urazach i rozległych oparzeniach. Na miejsce przeszczepu przenosi się skórę z innego miejsca ciała najczęściej tego samego pacjenta. Jest to tzw. autotransplantacja. Od zapotrzebowania zależy grubość przeszczepianej skóry. Można wykorzystać naskórek, kilka jej warstw lub też wykonać transplantację na pełnej grubości. W trakcie operacji, która przeprowadzana jest pod ogólnym znieczuleniem najpierw usuwa się zniszczone fragmenty skóry i nanosi zdrowe. Przeszczepu dokonuje się także na rany po zabiegach operacyjnych, jeśli nie są one w stanie same się zagoić. Zazwyczaj po około tygodniu przeszczep powinien się przyjąć.
Serce
Przeszczep serca wykonuje się w przypadku, gdy inne metody leczenia zawiodły. Wskazania do transplantacji to kardiomopatia pozapalna, wrodzone wady serca, a także uszkodzenie serca, które jest wynikiem przebytego zawału mięśnia sercowego. Do transplantacji kwalifikują się również osoby z bardzo wysoką niewydolnością serca, gdzie istnieje ryzyko śmierci w ciągu najbliższego roku.
Przeszczep jest zalecany także pacjentom, u których maksymalne wysiłkowe zużycie tlenu jest równe lub mniejsze od 10 ml/kg/min, występuje ostre niedokrwienie mięśnia sercowego oraz arytmie komorowe oporne na leczenie. Transplantacji serca nie wykonuje się u osób z nowotworami oraz cierpiącymi na cukrzycę o wysokim poziomie zaawansowania. Również u pacjentów z infekcjami, zakażeniami, nieodwracalnym ciśnieniem płucnym, z ciężką niewydolnością oddechową i chorobami psychicznymi niewskazane jest przeprowadzenie przeszczepu. To samo dotyczy osób z otyłością olbrzymią oraz z uzależnieniami.
Cały proces transplantacji można rozpocząć dopiero w momencie uzyskania serca. Pobiera się je od dawcy w przypadku stwierdzenia jego zgonu. Następnie operację przeprowadza zespół specjalistów. Niewydolne serce zostaje zastąpione zdrowym i połączone z aortą oraz tętnicą płucną. Cała operacja jest wykonywana przez ok. 5 godzin.
Po transplantacji wszczepione serce jest atakowane przez układ odpornościowy, który traktuje je jak intruza. Dlatego pacjent już do końca życia musi przyjmować leki immunosupresyjne, obniżające odporność organizmu. Dzięki temu zapobiega się odrzuceniu przeszczepu. Po operacji należy dbać o siebie unikając palenia papierosów, picia alkoholu i niezdrowego jedzenia. Przyjmuje się, że przeszczepione serce może wykonywać swoją pracę przez ok. 30 lat.
Nerki
Wskazaniem do wykonania transplantacji w tym przypadku jest ciężkie stadium przewlekłej niewydolności nerek. Charakteryzuje się ono wykonywaniem u pacjenta zabiegów określanych mianem dializ. Są one bardzo stresujące dla chorego, a poza tym mogą spowodować wiele zaburzeń w organizmie. Dlatego transplantacja poprawia komfort życia.
Przeszczepu nerki nie wykonuje się u osób z nowotworami oraz u tych, którzy inne organy mają tak zniszczone, czy też uszkodzone, że operacja nie przyniosłaby spodziewanych rezultatów. Dotyczy to także niewydolności takich narządów jak płuca, wątroba oraz serce. Ważne jest także, aby pacjent nie cierpiał na zakażenia, które nie są możliwe do opanowania. Przeciwwskazania do wykonania transplantacji obejmują także chorych z miażdżycą, gdzie doszło do poważnych i ciężkich zmian naczyniowych, a także narządowych. Oczywiście istotną kwestią jest też styl życia. Transplantacji nie ma sensu wykonywać osobom z uzależnieniem od narkotyków, czy też alkoholu.
Sam przeszczep polega na umieszczeniu w organizmie chorego zdrowej nerki uzyskanej od dawcy. Może nim być zarówno żywy osobnik jak też zmarły. Wprowadzony organ ma za zadanie spełniać tzw. funkcję filtracyjną. Po operacji pacjent musi już do końca życia przyjmować farmaceutyki obniżające odporność, aby tak jak w przypadku transplantacji serca nie nastąpiło odrzucenie przeszczepu. Jednak jeśli ono nastąpi, wtedy należy wykonać ponowną operację wszczepiając nowy organ.
Płuca
Transplantacje płuc wykonywane są u osób, które uskarżają się na przewlekłe i bardzo poważne dolegliwości związane z tym organem. Nowy narząd wszczepia się, gdy nie ma rokowań wyzdrowienia, a wszystkie inne metody leczenia okazały się nieskuteczne. Są jednak pewne przeciwwskazania do przeprowadzenia transplantacji płuc. Przeszczepu nie wykonuje się u osób przewlekle chorych, z niewydolnością serca, nowotworami, cierpiącym na choroby psychiczne, a także z infekcjami takimi jak np. żółtaczka, czy zakażonych wirusem HIV.
Operację przeprowadza się u chorych na mukowiscydozę, niedobór alfa1-antytrypsyny, przewlekłą obturacyjną chorobę płuc, idiopatyczne zwłóknienie płuc oraz idiopatyczne nadciśnienie płucne. Przeszczep polega na usunięciu przez chirurga chorego organu, a następnie umieszczeniu zdrowego płuca. Operacja odbywa się w znieczuleniu ogólnym. Chory z nowego płucem może korzystać przez okres od 3 do 5 lat. Po tym czasie zostaje ono na tyle zużyte, że przestaje prawidłowo funkcjonować i należy je wymienić na nowe.
Wątroba
Wątroba spełnia bardzo ważną rolę w organizmie ludzkim. Jest odpowiedzialna za usuwanie szkodliwych i toksycznych substancji z ciała człowieka, wspomaga układ odpornościowy w przypadku infekcji, gromadzi witaminy, żelazo, tłuszcze i węglowodany, a także produkuje substancje biorące udział w krzepnięciu krwi. Dlatego, gdy niedomaga stan naszego zdrowia znacząco się pogarsza. Osoby zmagające się z ciężkimi i przewlekłymi chorobami wątroby mogą kwalifikować się do jej przeszczepu. Dotyczy to tych pacjentów, którzy mają bardzo nikłe szanse przeżycia jednego roku.
Tak więc do przeszczepu kwalifikują się chorzy na wirusowe zapalenie wątroby typu B i C, cierpiący na choroby metaboliczne oraz nowotwory wątroby. Transplantację przeprowadza się też, w przypadku marskości wątroby na skutek choroby alkoholowej, a także wtórnej lub pierwotnej żółciowej marskości wątroby. Przeszczep jest zalecany także przy degradacji miąższu wątroby, co skutkuje tym, że nie spełnia on swoich podstawowych funkcji. Niedomagania tego organu mogą też wynikać z ciężkich zatruć.
Przeciwwskazania do wykonania przeszczepu wątroby: alkoholizm, narkomania, zakażenia przewlekłe oraz te z udziałem wirusa HIV, przerzuty nowotworu do wątroby, niewydolności układów oddechowego i krążenia, a także zaburzenia psychiczne.
Transplantacja polega na usunięciu całego organu i zastąpieniu go zdrowym lub też pozbyciu się fragmentu wątroby i wstawieniu nowego od dawcy.
Operacja jest skomplikowana. Bierze w niej udział cały zespół lekarzy specjalistów i pielęgniarek. Ze względu na poziom trudności i czasochłonność, zabieg może trwać nawet kilkanaście godzin. Jeśli nie wystąpią komplikacje i przeszczep się przyjmie, to pacjent już do końca życia ma obowiązek brać leki immunopresyjne zapobiegające odrzuceniu, ale jednocześnie osłabiające odporność.
Ostre odrzucenie organu może wystąpić w ok. 50% przypadków.
Szpik kostny
Przeszczepu szpiku dokonuje się jeśli uległ on degradacji lub też jego działanie jest niewłaściwe. Zabieg ten wykonuje się jako metoda leczenia wielu chorób takich jak: przewlekła białaczka szpikowa, nowotwory np. jąder, piersi, płuc, ale także przy występowaniu chłoniaków. Transplantacje szpiku kostnego są dokonywane również w przypadku zatrucia gotoksynami, przy niedoborach odporności, a także ciężkich anemiach.
Ze szpiku dawcy pobiera się macierzyste komórki krwiotwórcze, które następnie umieszcza się dożylnie w ciele biorcy. Wyróżnia się dwa rodzaje źródeł poboru komórek. Pierwszy określa się jako autologiczny. Biorca jest dawcą sam dla siebie. Taki autoprzeszczep jest bezpieczna metodą. Drugi sposób przeszczepu nosi nazwę alogenicznego. Komórki krwiotwórcze pobiera się od dawcy, który jest spokrewniony z biorcą lub też całkiem obcą osobą.

Kto może być dawcą narządów?
Na przeszczep organu czeka się niekiedy bardzo długo. Przede wszystkim musi być spełnionych wiele warunków. Dawcę należy dokładnie zbadać pod kątem jakichkolwiek przeciwwskazań do oddania pacjentowi swojego narządu. Nie może to być osoba, która jest uzależniona od używek, cierpi na chorobę nowotworową lub też jest zakażona np. wirusem HIV. Również cukrzycy nie powinni być dawcami.
Organy można pobrać od osoby, która dobrowolnie się na to zgodzi, jak też od zmarłego, chyba że wyraził na piśmie sprzeciw w Centralnym Rejestrze Sprzeciwów lub określił to ustnie przy co najmniej dwóch osobach. Polskie prawo przewiduje tzw. zasadę domniemanej zgody. Chodzi tu o to, że jeśli ktoś nie wyraził sprzeciwu wobec pośmiertnego pobrania od niego organów do przeszczepu, to wtedy można to zrobić.
Niekiedy zachodzi potrzeba oddania narządów, bez których dawca będzie musiał dalej żyć, co oznacza że się nie odbudują, ani nie zregenerują. Mogą się z tym wiązać konsekwencje zdrowotne. W takim przypadku biorca może otrzymać dany organ tylko od krewnego w linii prostej, rodzeństwa, małżonka oraz osoby przysposobionej i innej bliskiej. Istnieje też możliwość oddania narządu przez bardzo daleko spokrewnionego dawcę, ale wtedy musi on mieć pozwolenie z sądu rejonowego właściwego dla swojego miejsca zamieszkania.
Od dawcy żyjącego można pobrać części wątroby, nerki oraz szpik kostny, natomiast nie ma możliwości oddania serca, wątroby w całości, płuc, rogówki ocznej, a także trzustki. Biorca musi na piśmie wyrazić chęć przyjęcia narządu. Pisemną deklarację oddania organu składa także dawca.
Te narządy i tkanki, które same się regenerują mogą być oddawane bez specjalnych zezwoleń. Przed wykonaniem przeszczepu dawca żywy musi przejść właściwe badania, które dadzą odpowiedź, czy jego organ będzie odpowiedni dla biorcy. Poza tym należy mieć pewność, że przekazanie narządu nie wpłynie negatywnie na zdrowie ofiarodawcy lub nie zagrozi jego życiu.
Jak w transplantacji wykorzystać komórki macierzyste?
W leczeniu różnych chorób, czy też schorzeń wykorzystuje się komórki macierzyste. Pobiera się je najczęściej z krwi pępowinowej, obwodowej, a także ze szpiku kostnego. To niedojrzałe komórki, które same się odbudowują, odnawiają i biorą udział w produkowaniu dojrzałych krwinek. Dzięki nim powstają komórki układu krwionośnego oraz mięśniowe.
Komórki macierzyste wykorzystuje się w przeszczepianiu, po to żeby za ich pomocą można było leczyć pacjentów cierpiących na zaburzenia układu odpornościowego, chorób nowotworowych, w tym nowotworów złośliwych, przewlekłych białaczek, niewydolności szpiku kostnego oraz schorzeń dziedziczonych.
Komórki macierzyste po pobraniu przechowuje się w tzw. banku komórek macierzystych, czyli specjalistycznym zakładzie biotechnologicznym. Pobierane są one z krwi pępowinowej. Są to dorosłe komórki macierzyste.

Ciekawostki
- 26 stycznia każdego roku jest obchodzony Ogólnopolski Dzień Transplantacji.
- 5 listopada 1985 roku kierownik Wojewódzkiego Ośrodka Kardiologii w Zabrzu docent Zbigniew Religa wykonał pierwszy, zakończony sukcesem przeszczep serca.
- W Polsce pierwszy i udany przeszczep nerki został wykonany w 1966 roku.
- Informacje na temat transplantacji można znaleźć na portalu Internetowym: www.przeszczep.pl
- Istnieje możliwość oddania organów przez osobę małoletnią. Dotyczy to np. pobrania szpiku. W takim wypadku najpierw zgodę na zabieg musi wyrazić sąd opiekuńczy, a następnie rodzic dawcy lub też jego opiekun prawny.
Jarosław Cieśla
Źródła:
- http://bioetyka.uw.edu.pl/wp-content/uploads/2014/10/M_Nowacka_Etyka_transplantacji.pdf
- http://www.biol.uw.edu.pl/immunologia//uploads/file/przeszczep%20allogeniczny.pdf
- http://kardiologia.biziel.pl/e11.pdf
- https://www.dawca.pl/jak-zostac-dawca/dawstwo-narzadow
- https://www.pbkm.pl/__data/assets/pdf_file/0011/6050/Przewodnik-po-najczestszych-pytaniach-medycznych-dotyczacych-bankowania-komorek-macierzystych-krwi-pepowinowej.pdf
- http://onkologia.zalecenia.med.pl/pdf/PTOK_2013_15_Transplantacja.pdf





Komentarzy: 0